Zien we de olifant in de kamer over het hoofd?
Dit artikel is bijgewerkt op 14 december 2021
Hoe sterk is je immuunsysteem? 98 procent van de mensen met COVID-19 is “weinig ziek” tot “vrijwel zonder klachten”
Volgens het RIVM is 98% van de geïnfecteerden “weinig ziek” tot “vrijwel zonder klachten“, (1,5% procent van de mensen die COVID-19 krijgen, komt in het ziekenhuis terecht en 0,4% op een IC).
Volgens deze organisatie hebben we te maken met de volgende overlevingscijfers bij de Nederlandse bevolking:
Tabel: Overlevingskans COVID-19 voor de Nederlandse bevolking naar leeftijd
| Leeftijdsgroep | Overlevingskans |
| 20-29 | 100,0000% |
| 30-39 | 99,9998% |
| 40-49 | 99,9996% |
| 50-59 | 99,9977% |
| 60-69 | 99,9912% |
| 70-79 | 99,9639% |
| 80+ | 99,8343% |
(Voor een context van deze cijfers zie de overzichtspagina Cijfers en een context van COVID-19 de pagina Context.)
In hoeverre zijn deze overlevingscijfers te danken aan ons immuunsysteem?

Het wonder van de T-cellen
- Onderzoek laat zien dat immunocompetente mensen een “robuuste” en blijvende cellulaire (T-cel) immuniteit vertonen tegen SARS-CoV-virussen, waaronder SARS-CoV-2 en zijn varianten.
- Bijzonder is dat je niet alleen robuuste T-cel en langdurige bescherming krijgt door blootstelling aan SARS-CoV-2 zelf, maar ook door blootstelling aan gewone verkoudheids-coronavirussen, namelijk uit zogenaamde kruisreactieve immuniteit.
- Bovenstaande kruisreactieve immuniteit kon vastgesteld worden van infecties die tot 17 jaar daarvoor hadden plaatsgevonden.
- Omdat het lichaam het virus in honderden stukjes “opknipt” om een immuunrespons te ontwikkelen tegen vele delen van het virus, zou de natuurlijke immuniteit perfect moeten werken tegen varianten van SARS-CoV-2. Deze varianten van SARS-CoV-2 zijn namelijk voor 99,7% gelijk aan dit virus.
Het wonder van immuniteit
In een studie uit 2008 werd het bloed van mensen van 91 tot 101 jaar oud die de grieppandemie in 1918 nog hadden meegemaakt onderzocht. De onderzoekers concluderen dat zij allemaal immuun waren voor deze griep, 90 jaar later.

Op naar de 100 procent
Wereldwijd heeft 99,85 procent van de geïnfecteerden een infectie met COVID-19 overleefd. Dat maakt COVID-19 qua sterftecijfer (IFR), het belangrijkste getal om de gevaarlijkheid van een virus te bepalen, vergelijkbaar met het IFR van de seizoensgriep.
Wetenschappers van over de hele wereld zijn er zeker van dat dit overlevingspercentage verder omhoog kan richting de 100%.
- Allereerst door een andere registratie van overledenen: door alleen mensen te registreren die overleden zijn door COVID-19 en mensen die gestorven zijn met COVID-19 niet mee te tellen (60% van de overledenen had meer dan 3 onderliggende ziekten),
- In de tweede plaats door volgens duizenden wetenschappers en artsen maatregelen te nemen die onze gezondheid centraal stellen,
- En in de derde plaats door maximaal gebruik te maken van het ruime aanbod van zeer veilige en effectieve (preventieve) behandelingen kan de sterfte volgens (prominente) wetenschappers met 85% teruggedrongen worden.
Is er een rol voor vaccins weggelegd om richting de 100 procent te gaan?
Allereerst: ondanks het feit dat bovenstaande strategie niet gevolgd is, laten de sterftecijfers zien dat de overlevingskans van COVID-19 vergelijkbaar met die van influenza.
Hoe en in welke mate ons immuunsysteem aan dit resultaat heeft bijgedragen, blijft onderwerp voor onderzoek.
Feit is, dat bovenstaand resultaat is bereikt zonder vaccin.
Om met een vaccin dit in vergelijking met andere infectieziekten hoge overlevingspercentage te verhogen, moet het vaccin
- in de eerste plaats effectief zijn – het moet werken anders heb je er niets aan – en
- in de tweede plaats extreem veilig zijn omdat je anders – bij deze relatief hoge overlevingscijfers – de kans loopt, dat het middel erger is dan de kwaal.
Deze laatste noodzaak is letterlijk van levensbelang omdat deze medische producten niet alleen aan (ernstig) zieke, maar ook massaal aan gezonde mensen worden aangeboden.
Alleen effectieve vaccins met een zeer hoge mate van veiligheid kunnen zo voordeel opleveren.
Dit moet dan in de eerste plaats aangetoond worden door onafhankelijk, transparant, degelijk en uitvoerig onderzoek.
Wat is de effectiviteit van de COVID-vaccins?
De onderzoeksopzet
Wetenschappers zeggen dat de klinische onderzoeken van de fabrikanten van COVID vaccins geen uitsluitsel geven over het voorkomen van
- infectie,
- overdracht,
- ziekenhuisopname,
- ernstige ziekte of
- sterfte
De studies zijn ook nooit zo opgezet, zo stellen zij vast. Het voorkomen van infectie, overdracht, ziekenhuisopname, ernstige ziekte of sterfte is nooit het doel geweest van de onderzoeken van de farmaceuten ten aanzien van de vaccins voor COVID-19, zo zeggen de auteurs van het artikel dat verschenen is in het medisch tijdschrift The Lancet.
Het enige waar naar gekeken is, zo stellende schrijvers, is of de vaccins milde tot matige COVID-19 infecties konden voorkomen zoals kuchen, niesen en hoofdpijn.
Dit is niet wat het publiek denkt wanneer een vaccin “effectief” wordt verklaard, zo schrijft Peter Doshi van de BMJ. Het publiek gaat ervan uit, dat het doel van een vaccin is om ernstige ziekte die tot ziekenhuisopname leidt en sterfte te voorkomen.
Immuniteit
De COVID vaccins zijn geen medische interventies die immuniteit tegen een bepaalde ziekte opleveren. Daarom zijn de COVID vaccins geen vaccins in de traditionele betekenis van het woord. De onderzoeken van de vaccinfabrikanten toonden in bovenstaand onderzoek niet aan dat deze vaccins beschermden tegen infectie, transmissie, ziekenhuisopname, ernstige ziekte of sterfte door SARS-CoV-2. Daarom kunnen we op basis van deze onderzoeken bij de COVID vaccins in principe alleen spreken van medische behandelingen en geen vaccins.

Volgens onderzoek van Pfizer is het risico op milde symptomen van COVID-19 minder dan 1%, voor gevaccineerden en ongevaccineerden.
De relatieve versus absolute effectiviteit
De producenten prijzen de effectiviteit van de vaccins aan met percentages zo hoog als 95%. Mensen kunnen denken dat dit betekent dat het vaccin het risico met 95% vermindert. Deze personen denken dat de fabrikanten spreken van absolute effectiviteit. Dit is echter niet het geval. De door de overheid genoemde percentages gaan over de relatieve effectiviteit van de vaccins. Deze relatieve effectiviteit zegt niets over de daadwerkelijke risicoreductie.
De maatstaf voor risicoreductie is absolute effectiviteit.

De Amerikaanse FDA zegt het zo:
“Patiënten worden onnodig beïnvloed wanneer risico-informatie wordt gepresenteerd met een relatieve risicobenadering; dit kan leiden tot suboptimale beslissingen. Een absolute risico-presentatie moet daarom worden gebruikt.“

Voor wie het wil weten: relatieve effectiviteit
Relatieve effectiviteit is zoals het woord al zegt slechts relatief. Dat betekent dat dat alleen maar gaat om een vergelijking van de effectiviteit van een vaccin met een ander vaccin of een placebo.
Meer lezen: Het belang van een absolute risico-presentatie
De absolute effectiviteit van de COVID vaccins
De absolute effectiviteit geeft weer hoeveel kans je hebt dat een behandeling iets voor je doet, dat je er wat aan hebt, kort gezegd. Wellicht ten overvloede: in het geval van de COVID vaccins gaat dus niet om de bescherming tegen infectie, overdracht, ernstige ziekte, ziekenhuisopname en sterfte, maar alleen om bescherming tegen milde tot matige symptomen. De vraag is dan: wat is het procentuele verschil dat het vaccin oplevert? Met hoeveel procent vermindert je risico ten opzichte van mensen die het vaccin niet nemen?
Tabel: Absolute Risico Reductie (ARR) wat betreft het voorkomen van milde tot matige symptomen
| Fabrikant | Absolute effectiviteit of absolute risicoreductie in het voorkomen van milde symptomen | Absolute effectiviteit in het voorkomen van – infectie, – overdracht, – ernstige ziekte, – ziekenhuisopname en – sterfte |
| AstraZeneca–Oxford | 1,3% | niet onderzocht |
| Moderna–NIH | 1,2% | niet onderzocht |
| J&J/Janssen | 0,93% | niet onderzocht |
| Pfizer–BioNTech | 0,84% | niet onderzocht |
Aantal mensen die nodig zijn om 1 persoon minder milde tot matige symptomen te laten hebben
Wat is het aantal mensen dat gevaccineerd moet worden om te voorkomen dat 1 persoon milde tot matige symptomen krijgt?
Tabel: Aantal Nodig om te Vaccineren (Number Needed to Vaccinate (NNV))
| Fabrikant | Aantal benodigde personen |
| AstraZeneca–Oxford | 78 |
| Moderna–NIH | 81 |
| J&J/Janssen | 84 |
| Pfizer–BioNTech | 119 |
Gevaccineerd versus niet gevaccineerd
- De onderzoeksresultaten van de fabrikanten laten zien dat er ongeveer 99% kans is dat COVID-vaccins geen medisch voordeel opleveren.
- Volgens het onderzoek van Pfizer is het risico op milde symptomen van COVID-19 minder dan 1%, voor gevaccineerden en ongevaccineerden.
- Het vaccin van Pfizer vermindert volgens het onderzoek van de fabrikant het risico op milde symptomen met 0,84% – minder dan één procentpunt.
De veiligheid van de COVID-vaccins
Techniek
Anders dan bij traditionele vaccins waar verzwakte of inactieve virussen in zitten, gebruiken alle momenteel beschikbare vaccins een techniek. die maakt dat we feitelijk moeten spreken van gentherapieën.

Bron: BioNTech, Quarterly Report for the Three and Nine Months ended September 30, 2020
Deze techniek is nooit eerder op deze schaal op mensen toegepast.
Om deze manier van ingrijpen in het menselijk lichaam te gebruiken, moest de Nederlandse wet aangepast worden.
mRNA
Bij alle vier de gengebaseerde vaccins wordt gebruik gemaakt van genetisch gemodificeerde organismen (GMO’s) en een synthetisch mRNA. Dit mRNA bevat de genetische instructie aan de cellen van het lichaam om het SARS-CoV-2 spike-eiwit, het antigeen, te produceren dat vervolgens het immuunsysteem activeert om antilichamen te maken.
Onderzoek
Alle onderzoeken zijn gefinancierd, opgezet en uitgevoerd door de fabrikanten zelf zonder controle door onafhankelijke instanties.
Geheim
De meeste onderzoeksdata houden de farmaceutische bedrijven geheim. Daarom is onafhankelijk wetenschappelijk onderzoek op basis van de ruwe gegevens van de vaccinstudies niet mogelijk.
De toezichthouders bepalen hun oordeel op basis van de door de fabrikanten verstrekte onderzoeksgegevens.

Toezichthouder
De Europese toezichthouder, het Europees Geneesmiddelenagentschap (EMA), wordt voor het grootste deel gefinancierd door de farmaceutische industrie. De organisatie verwacht in 2021 meer dan 330 miljoen euro van deze bedrijven te ontvangen in de vorm van “vergoedingen en heffingen voor reguleringsdiensten”. Dit is zo’n 86% van het totale budget van de EMA.
Vergunning
Alle nu beschikbare vaccins hebben een voorwaardelijke vergunning van de EMA gekregen en zijn goedgekeurd voor experimenteel gebruik.
De Amerikaanse FDA had tot 23 augustus 2021 geen enkel vaccin om COVID-19 te voorkomen goedgekeurd. De toezichthouder heeft voor de experimentele vaccins wel een vergunning afgegeven voor noodgebruik.
En toen waren er twee vaccins van Pfizer…
Op 23 augustus 2021 heeft de FDA het Comirnaty vaccin van BioNTech, goedgekeurd. Niet het BNT-162b2 vaccin van Pfizer.
Peter McCullough noemt het “een van de meest verbazingwekkende goocheltrucs in de geschiedenis van de farmacie“.
BioNTech en Pfizer zijn twee aparte bedrijven die in 2018 een gezamenlijke marketing/fabricage-overeenkomst hebben gesloten om mRNA-producten op de markt te brengen
. Het Pfizer BNT-162b2 vaccin van Pfizer is juridisch verschillend van het Comirnaty vaccin van BioNTech.
Het BNT-162b2 vaccin van Pfizer is nog steeds alleen goedgekeurd voor experimenteel gebruik.
“Het BioNTech-product, dat nu Comirnaty wordt genoemd”, zo legt Peter McCollough uit, “wordt momenteel niet geproduceerd, gedistribueerd of op de markt gebracht en zal voor de Amerikanen in principe jarenlang niet als een afzonderlijk product bestaan.”
Voor de goedkeuring van het Comirnaty vaccin was dit te lezen op de website van de FDA:
“Er is geen door de Amerikaanse Food and Drug Administration (FDA) goedgekeurd vaccin om COVID-19 te voorkomen.”
Bron: FDA
Fase 3
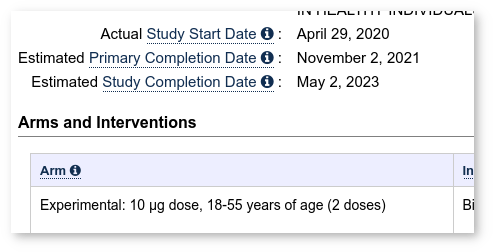
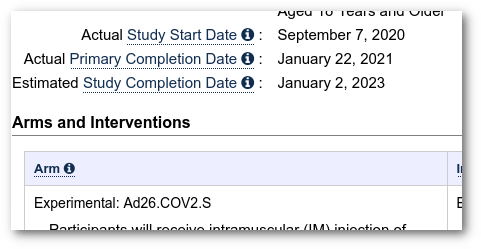
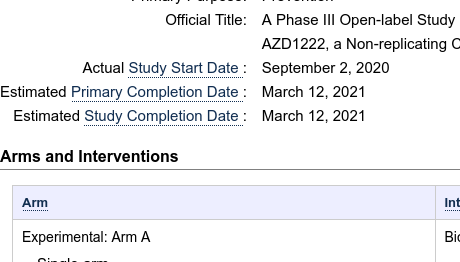
De vaccins van Moderna, Pfizer–BioNTech en Janssen bevinden zich nog in de onderzoeksfase, namelijk in fase 3 die eindigt voor Moderna in oktober 2022, voor Pfizer-BioNTech in mei 2023. en voor Janssen in januari 2022. Dit betekent dat elke gevaccineerde aan dit onderzoek deelneemt als proefpersoon.
Het onderzoek van AstraZeneca is “opgeschort wegens het optreden van SUSAR“, dit is een vermoeden van een onverwachte ernstige bijwerking.



Lange termijn
Normaal nemen onderzoeken naar een nieuw vaccin 5 tot 20 jaar in beslag. Bij de COVID vaccins duurden de klinische onderzoeken twee maanden.
Mediane duur: 15 dagen
De mediane duur was in feite 15 dagen waarbij de onderzoekers drie tijdstippen onderzochten:
– dagen 14 tot en met 20 na de eerste dosis van het “vaccin” of placebo,
– dagen 21 tot en met 27 na de eerste dosis en
– dag 7 na de tweede dosis.

Bron: NEJM
Essentiële stappen zijn overgeslagen, zo stelt Dick Bijl, Nederlands topdeskundige op het gebied van medicijnonderzoeken.
Dick Bijl is epidemioloog en oud-huisarts. Hij is president van de International Society of Drug Bulletins en heeft als voormalig hoofdredacteur van het Geneesmiddelenbulletin meer dan twintig jaar ervaring in het beoordelen van medicijnonderzoeken. Hij heeft in die tijd “naar schatting tussen de 25.000 en 30.000” medicijnonderzoeken gelezen.
Naast het huidige fase 3 onderzoek, zijn er nog veel onderzoeken die nog niet gedaan zijn of nog niet af, zoals een onderzoek naar de veiligheid voor zwangere vrouwen. Dit onderzoek is pas klaar op 15 oktober 2022.

Bron: Risk Management Plan, EMA
De effecten op lange termijn zijn niet bekend.
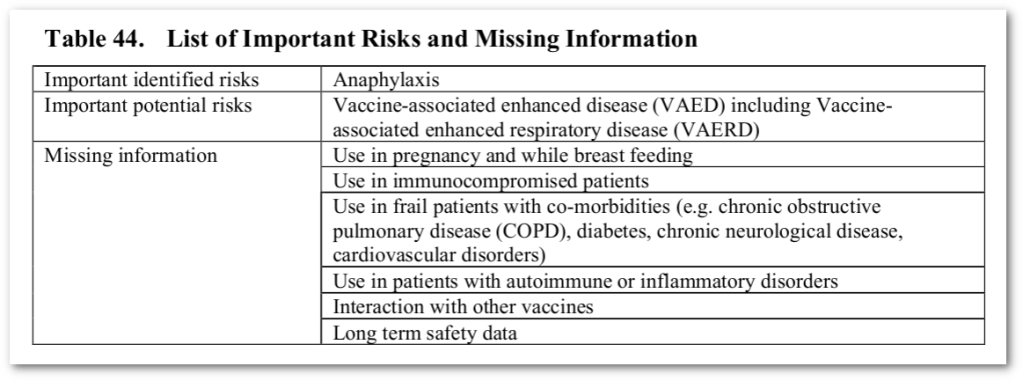
Tabel 44. Lijst van belangrijke risico’s en ontbrekende informatie
| Belangrijke geïdentificeerde risico’s | Anafylaxie |
| Belangrijke potentiële risico’s | Vaccin-geassocieerde versterkte ziekte (VAED), inclusief vaccin-geassocieerde versterkte ziekte van de luchtwegen (VAERD) |
| Ontbrekende informatie | Gebruik tijdens zwangerschap en borstvoeding |
| Gebruik bij immuungecompromitteerde patiënten | |
| Gebruik bij kwetsbare patiënten met co-morbiditeiten (bv. chronische obstructieve longziekte (COPD), diabetes, chronische neurologische aandoeningen, hart- en vaatziekten) | |
| Gebruik bij patiënten met auto-immuunziekten of ontstekingsziekten | |
| Interactie met andere vaccins | |
| Gegevens over de veiligheid op lange termijn |
Heel veel is onbekend.
Er zijn nog heel veel vragen niet beantwoord. Zo is het bijvoorbeeld de vraag of de vaccins op termijn
- kanker,
- onvruchtbaarheid of
- een verandering van je DNA veroorzaken.
Sterke vermoedens zijn er bij wetenschappers van over de hele wereld wel.
Vermoedens
In de afgelopen jaren is geprobeerd om coronavaccins te ontwikkelen. Deze onderzoeken leidden echter niet tot een vergunning.
De dierenproeven in deze onderzoeken gaven inzichten in wat mogelijkerwijs te verwachten is bij de toepassing van dit type vaccins op mensen.
Op basis van deze onderzoeken hebben wetenschappers en artsen van over de hele wereld sinds mei 2020 in onafhankelijke media en in brieven aan de EMA, de toezichthouder van de EU, hun zorgen geuit over deze COVID vaccins.
Korte termijn
Sinds de inentingen zijn begonnen, eind 2020, is er veel data beschikbaar gekomen over de bijwerkingen van de injecties bij mensen.
De ongeruste wetenschappers en artsen zien in deze data hun vermoedens bevestigd.
Gerapporteerd aantal bijwerkingen
Bijwerkingen kunnen in Amerika gerapporteerd worden met VAERS, het vrijwillige meldsysteem voor letsel door vaccinatie van de CDC, het RIVM van de Verenigde Staten.
Tot eind 2020 heeft de Amerikaanse overheid voor een bedrag van meer dan 4,4 miljard dollar aan schadevergoedingen uitbetaald aan slachtoffers en nabestaanden van bijwerkingen door vaccinaties.
De werkelijke schade door vaccinatie is hoger: volgens een studie van Harvard wordt minder dan 1% van de bijwerkingen door vaccins aan VAERS gemeld.

Aantal doden in 2021 volgens VAERS
Volgens de gegevens van VAERS van 13 juni 2021 is het aantal gerapporteerde sterfgevallen door COVID vaccins groter dan het gecombineerde aantal gerapporteerde sterfgevallen door andere vaccins in de afgelopen 30 jaar.
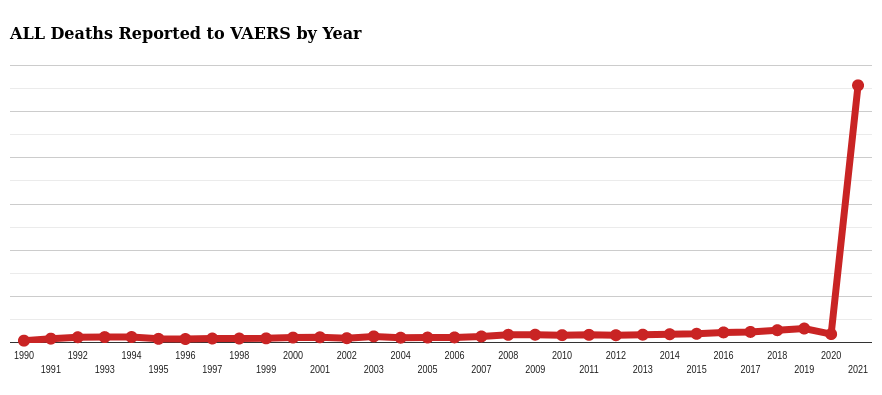
Als deze aan VAERS gerapporteerde doden na vaccinatie voor COVID daadwerkelijk veroorzaakt zouden zijn door de COVID vaccins dan zouden deze vaccins veruit de meest dodelijke vaccins zijn uit de geschiedenis.
“Dit is nog nooit voorgekomen”

Volgens de vooraanstaande auteur van meer dan 1000 publicaties en meer dan 600 citaten in de National Library of Medicine hebben we nog nooit in de geschiedenis zoveel bijwerkingen gezien bij een medisch product.
“Dit is nog nooit voorgekomen”, zegt arts en vermaard wetenschapper Peter McCullough over de aan VAERS gerapporteerde cijfers over bijwerkingen na COVID vaccins.


Je moet ingelogd zijn om een reactie te plaatsen.